
Sedef romatizması, Sedef hastalığı olanlarda ortaya çıkan, el, ayak, diz, dirsek, omuz gibi çevresel eklemleri, bazen de omurgayı ve omurga ile leğen kemiği arasındaki eklemleri etkileyebilen iltihabi bir romatizma türüdür.
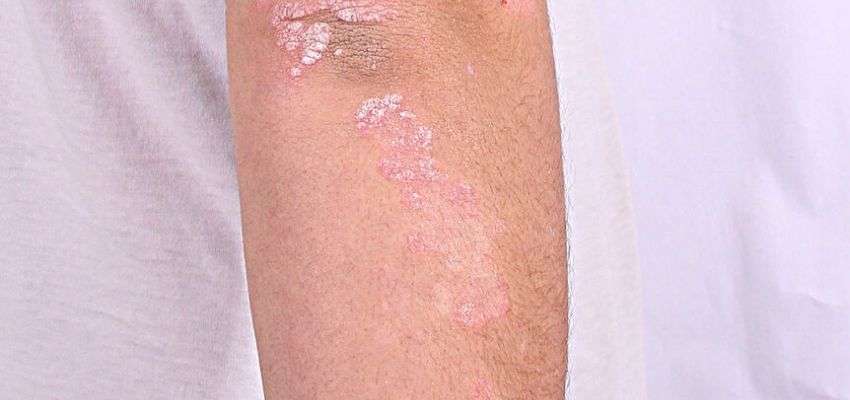
Deride pullanma gösteren beyaz renkli sedef hastalığı cilt bulguları genellikle romatizmadan önce ortaya çıkar. Bu lezyonlar el ve ayaklarda, gövdede olabileceği gibi saçlı deride, genital (cinsel) bölgede ve tırnaklarda da gelişebilir.
Sedef hastalığı, toplumda en sık görülen kronik deri hastalıklarından birisidir. Toplumdaki 100 kişiden 2’sinde görülmektedir. Sedef romatizması ise, sedef hastalığı olan hastaların yaklaşık olarak 1/5’inde ortaya çıkmaktadır.
Sedef artriti, romatoid artrit ve ankilozan spondilit gibi diğer iltihaplı romatizmalardan daha az sıklıkta karşımıza çıkmaktadır. Sedef romatizması genel olarak 30-40 yaşlarında başlar. Cinsiyet ayrımı göstermez; erkek ve kadınlarda benzer oranlarda görülür. 65 yaşından sonra hastalığın başlaması çok sık değildir. Sedef romatizması çocukluk yaşlarında da başlayabilir. Sedef romatizması olan kişilerin çocuklarında ileride sedef romatizması olma olasılığı, normal nüfusa göre 30-55 kat artmıştır. Yani, normal toplumda, bir bireydeki Sedef artriti gelişimi binde 1 iken, sedef romatizması olan bir hastanın birinci derece yakınlarında bu oran %3-5,5 arasındadır.
Sedef romatizmasında eklem bulguları sedefin deri bulgularından önce veya sonra ortaya çıkabilir.
Sedef romatizması eklemlerde iki şekilde görülebilir.:
Özellikle çevresel artriti olan ve HLA-B27 genetik testi pozitif olan bireylerde omurga tutulumu daha sık görülmektedir. Bu tipteki sedef romatizması, omurgada ve sakroiliyak eklemlerde iltihaba ve sonuçta ağrı ve tutukluğa neden olur. Bu hastaların çoğunda ilk başvuru yakınması iltihabi (inflamatuvar) tipte bel ağrısıdır.
Bu tip bel ağrısının en önemli özellikleri şunlardır:
Bu hastalar özellikle belin aşağı kısımlarında ve kalçaların arka kısmında ortaya çıkan ağrılardan yakınırlar. Ağrı, daha sonraları sırt ve boyun bölgelerinde ve göğüs kafesinde de ortaya çıkabilir. Sedef artriti olan hastaların boyun bölgelerinde önemli derecede değişiklikler oluşabilir.
Sedef romatizmasında eklemlerin haricinde sıklıkla kasların ve bacakların kemiğe yapıştığı bölgelerde (tendonlar) ağrı ve şişlik (entezit) ortaya çıkabilir. Özellikle sabahları ilk kalkışta ortaya çıkan topuk ağrısı, entezit sonucunda gelişebilen önemli bir yakınmadır. Entezit diz çevresinde veya vücudun diğer bölgelerinde de ağrı ve şişliğe yol açabilir. Entezit, sedef artriti olan bireyleri yaklaşık ⅓’ünde görülen bir bulgudur.
Sedef romatizmasında oluşabilecek bulgulardan birisi de parmağın tümünde şişlik olarak kendini gösteren sosis parmaktır (daktilit). Özellikle ayakta 2 ve 3. parmaklarda ve elde 2-4. parmaklarda ortaya çıkar. Eklemle beraber çevre dokuların da sürece katılması nedeniyle ortaya çıkar. Hastalık için tipik bulgulardan biridir.
Sedef hastalığı, deri bulgularının yanı sıra tırnakta da kendisine özgü değişikliklere neden olmaktadır. Tırnağın üzerinde toplu iğne batmış gibi çökmeler olarak tanımlanan ”yüksük tırnak”, tırnağın katmanlara ayrılması veya sararması görülebilir. Tırnak lezyonları, hastalar için kozmetik bir sorun oluşturabilir. Ayrıca tırnak tutulumu olan hastalarda, özellikle tırnağa komşu uç eklemlerde daha sık olmak üzere Sedef Romatizması da sık olarak gelişebilir.
İltihaplı romatizmal hastalıklar sürecinde gelişen kalp damar hastalıkları özellikle son 10 yıl içerisinde daha iyi anlaşılmaya başlanmıştır. Süre giden iltihap, uzun zamanda kalp damar rahatsızlıklarına neden olabilir. Kalp krizi, inme ve çevresel damar hastalıklarına yakalanma sıklığı artabilir. Sedef hastalarında, kan yağlarının yükselmesi, hipertansiyon, şeker hastalığı, obezite ve ürik asit yüksekliği de sağlıklı topluma göre daha sık görülmektedir. Kalp damar hastalıkları açısından önemli risk faktörleri olan bu değişiklikler de Sedef hastalarında kalp-damar hastalığına yakalanma riskini arttırmaktadır.
Sedef romatizması olan kadınlarda doğurganlık ile ilgili problem olmadığı düşünülmektedir. Gebelik planlamadan önce, son 6 ay içerisinde hastalık bulgularının aktif olmaması tercih edilir. Tedavide kullanılan bazı ilaçların gebelik planlamadan en az 3-6 ay önce ilaç kesilmesi, bazı ilaçlar içinse ilaç arındırma programı uygulanması şarttır. Gebelik sırasında genel olarak hastalık aktivitesinde bir azalma ortaya çıkmaktadır.
Gebelik döneminde kesin olarak güvenilir bir ilaç yoktur. Doktorunuz gerekli gördüğünde, anne karnındaki bebeğe zarar verme riski en düşük olan ilaçları kullanabilir. Emzirme döneminde, Sedef romatizmalı hastaların %70'inde hastalık bulgularında alevlenme olabilmektedir. Doktorunuz bu dönemde de, sizin ve bebeğinizin durumuna göre tedaviyi düzenleyecektir.
Çoğu hastalıkta olduğu gibi Sedef Artritinde de, tanı koymada en önemli ipuçları hastalığın öyküsünden elde edilir. Sedef hastalığının deri bulgularına eşlik eden eklem ağrı ve şişliği, iltihabı, omurga ağrıları, tendon bölgelerinde iltihabi bulgular (entezit), sosis parmak bulgusu sedef romatizması tanısını akla getirir. Hastaların bir kısmında önce eklem bulguları ortaya çıkar, devam eden süreçte deri bulguları gelişir. Bu nedenle bazen doktorlar, sedef döküntüsü görmemesine rağmen hastaya Sedef romatizması tanısı koyabilirler.
Sizin kişisel öykünüzün yanı sıra kan bağı olan akrabalarımızda da bu tip yakınmaların olması tanınızın konmasına yardımcı olur.
Tanı koyma surecinde röntgen filmleri ve gerekirse manyetik rezonans (MR) görüntülemelerinden yararlanılmaktadır. EI ve ayak grafilerinde Sedef Romatizmasına özgül olan ve olmayan birçok lezyon saptanabilmektedir. Kalça röntgenlerinde, sakroiliyak eklemlerde görülen kemik değişikliklerinin(sakroiliit) varlığı, klinik bulgular eşliğinde omurga tutulumlu sedef romatizması tanısı koydurur. Ancak hastalığın ilk dönemlerinde bazı hastalarda röntgenlerde hiçbir bulgu saptanmayabilir. İşte böyle bir durumda, doktorunuz sizden Sakroiliyak bölgenin MR incelemesini isteyebilir. Bu şekilde bel ağrısı olan kişilerin bir bölümünde aktif iltihabı göstererek sürece erken tanı konabilir.
Sedef romatizmasına özgün bir laboratuvar incelemesi yoktur. Kanda bakılan eritrosit sedimantasyon hızı (ESH) veya CRP testlerindeki yükselme iltihabi bir sürecin varlığı yönünde bilgi verebilir. Ancak hastalıkları aktif dönemde olan hastalarda dahi bu testler normal bulunabilir. Ayrıca ESH veya CRP'si yüksek bulunan her hastada bunların nedeni iltihaplı romatizma olmayabilir. Çeşitli mikrobik durumlarda (örneğin diş apsesi, sinüzit vb.) veya başka nedenlerle ortaya çıkan iltihabi durumlarda da bu değerler yükselebilmektedir. İltihaplı romatizmal hastalıkların seyrinde uzun süreli iltihap ve/veya kullanılan ilaçların etkisiyle kansızlık (anemi) ortaya çıkabilir. Romatoid artrit tanısında yardımcı olan romatoid faktör testi, sedef romatizmasında genelde negatiftir.
Sedef hastalığında ortaya çıkan deri bulguların tedavisi dermatoloji (cildiye) uzmanları tarafından yapılmakta; bu amaçla daha çok deriye uygulanan ilaçlar ve PUVA kullanılmaktadır.
Sedef romatizması tedavisinde ise iltihabi süreci ortadan kaldırabilmek için bazen birden fazla ilacın bir arada kullanılması gerekebilir. Tedavide öncelik, hastalığı baskılamada etkili olan ve yan etkileri az olan ilaçlara verilir. Eklemlerdeki aşırı ve şişliği, omurgadaki ağrı ve tutukluğu gideren ve şekil bozuklukların ortaya çıkmasını engelleyen ilaçların bazıları aynı zamanda sedef bulgularını da düzeltir.
Doktorunuz durumunuza göre kullanacağınız tedavi seçeneklerini belirleyip sizin de görüşlerinizi alarak tedavinize başlayacaktır.
Sedef romatizması, tedavisiz kalmış bazı hastalarda sakatlık oluşturacak kadar ilerleyici bir hastalık olarak seyredebilir. Sedef romatizmalı hastalarda, esas olarak kalp-damar rahatsızlıklarındaki artıştan dolayı yaşam sürelerinin bir miktar azaldığı görülmektedir. Bu nedenle sedef hastalığı olan bireylerin kalp-damar hastalıkları ile ilgili takiplerini düzenli şekilde yaptırmaları ve eğer kullanıyorlarsa sigarayı bırakmaları önerilmektedir.